Introduzione
L’ipertensione è il disturbo cardiovascolare più diffuso al mondo e, secondo l’Organizzazione Mondiale della Sanità, colpisce 1,28 miliardi di adulti di età compresa tra i 30 e i 79 anni in tutto il mondo. In Italia, si stima che il 55-59% della popolazione maggiorenne sia affetta da ipertensione (1).
L’aumento della pressione arteriosa ha origine da una complessa interazione tra fattori ereditari, ambientali (dieta, fumo, consumo di alcol, attività fisica, qualità del sonno e stress) e il processo di invecchiamento. Le più recenti linee guida della European Society of Hypertension (ESH), pubblicate a Giugno 2023, hanno confermato i range di definizione dei gradi di ipertensione precedentemente pubblicati nel 2018 (2,3). Tuttavia, le linee guida stesse sottolineano come questa stratificazione in gradi abbia principalmente lo scopo pragmatico di semplificazione della diagnosi e della scelta del trattamento. Esiste infatti una stretta correlazione lineare tra pressione arteriosa ed eventi cardiovascolari o renali a partire da valori di pressione sistolica/diastolica superiori a 115/75 mmHg: un’indagine condotta nel 2002 afferma che ogni incremento di 20 mmHg nella pressione sistolica o di 10 mmHg nella pressione diastolica comporta un raddoppio del rischio di malattie coronariche o ictus fatali (4).
Le cinque principali classi di farmaci raccomandate dalle linee guida ESH 2023 per il trattamento di prima linea dell’ipertensione sono sartani, ACE-inibitori, calcio-antagonisti, diuretici tiazidici e beta-bloccanti (1). Queste classi farmacologiche sono state indicate sulla base di evidenze cliniche che dimostrano la loro efficacia nel ridurre la pressione sanguigna in monoterapia, la riduzione della morbilità e della mortalità negli studi controllati randomizzati, nonché un profilo di tollerabilità e sicurezza favorevole (2). È significativo sottolineare che, tra queste cinque classi di farmaci, gli inibitori del sistema renina-angiotensina-aldosterone (RAAS) sono considerati una componente fondamentale della strategia terapeutica per l’ipertensione. Tuttavia, nei pazienti con ipertensione di stadio 1, un lieve aumento della pressione sistolica (< 150 mmHg) e/o un basso rischio cardiovascolare, può essere valutata l’opzione della monoterapia iniziale (2).
L’avvio di un trattamento antipertensivo precoce nei pazienti con ipertensione lieve-moderata è essenziale al fine di prevenire il danno d’organo e ridurre il rischio cardiovascolare residuo associato a un trattamento tardivo (3,5). Studi epidemiologici a lungo termine hanno infatti evidenziato un’associazione significativa tra pressione sanguigna elevata (superiore a 130/80 mmHg) e un aumentato rischio di eventi cardiovascolari e mortalità nel lungo termine, nei giovani adulti (5,6). Queste evidenze sono state poi confermate anche nei pazienti anziani con ipertensione di stadio 1 e a basso-medio rischio cardiovascolare tramite un’importante meta-analisi del 2014, che ha analizzato cinque trial clinici condotti con disegno randomizzato e controllato e ha coinvolto un totale di 8.974 partecipanti (7). In questa meta-analisi, il trattamento antipertensivo ha ridotto significativamente tutti gli eventi cardiovascolari maggiori, tra cui ictus e malattia coronarica combinati (-34%) e la mortalità per tutte le cause (-19%) attraverso una riduzione di 7 mmHg della pressione sistolica (7). Infine, lo studio HOPE (Heart Outcomes Prevention Evaluation) ha dimostrato che la riduzione della pressione arteriosa, anche all’interno di un range considerato “normale”, è sicura e comporta vantaggi significativi per la salute cardiovascolare (8).
In ultimo, nella gestione dell’ipertensione, è di fondamentale importanza raccomandare significative modifiche dello stile di vita, come fare attività fisica, assumere meno sale e perdere peso. Queste modifiche dovrebbero essere accompagnate da una terapia farmacologica selezionata criticamente tra le opzioni disponibili al fine di identificare quella più adatta al singolo paziente. Al di là delle terapie combinate, largamente impiegate per ottenere un adeguato controllo pressorio, è importante riconoscere che la monoterapia rimane un’opzione valida per un’ampia gamma di pazienti, in particolar modo per coloro che presentano ipertensione lieve-moderata anche a seguito delle modifiche dello stile di vita. Tra le classi di farmaci antipertensivi attualmente raccomandate, i sartani si distinguono per l’ottimo profilo di maneggevolezza. Rispetto agli ACE inibitori, i sartani presentano un tasso di effetti collaterali più simile al placebo e sono associati a un minor tasso di interruzione del trattamento rispetto a tutte le altre terapie antipertensive (2). Questa classe di farmaci si propone, perciò, come un’opzione terapeutica efficace e sicura per il trattamento dell’ipertensione, consentendo una gestione adeguata della pressione sanguigna e riducendo il rischio di eventi cardiovascolari.
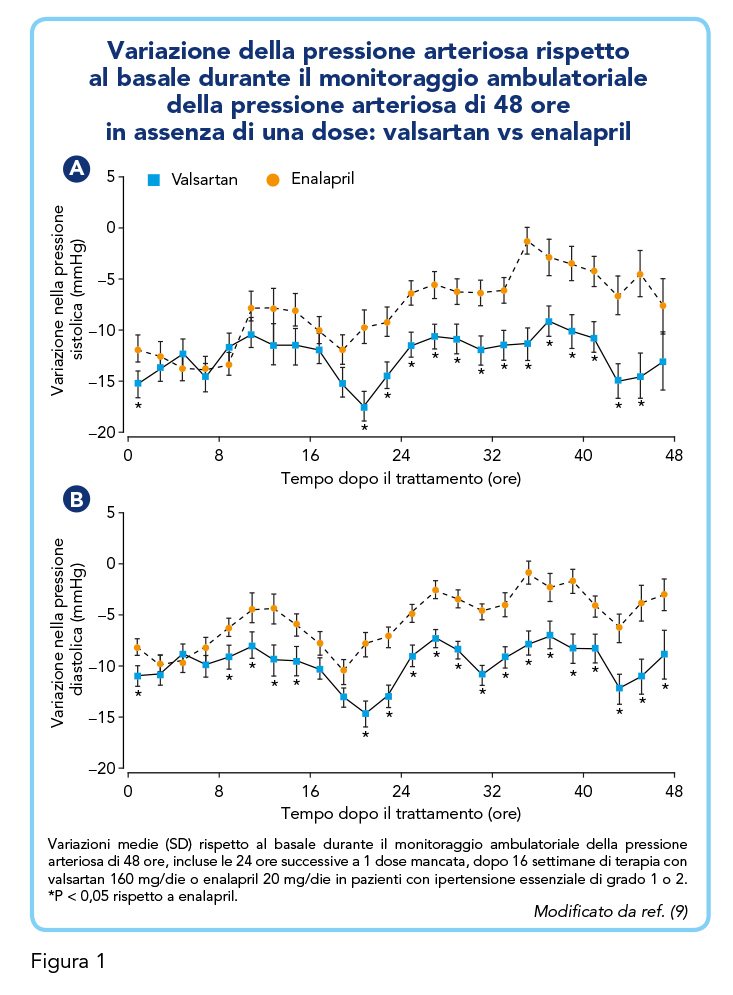
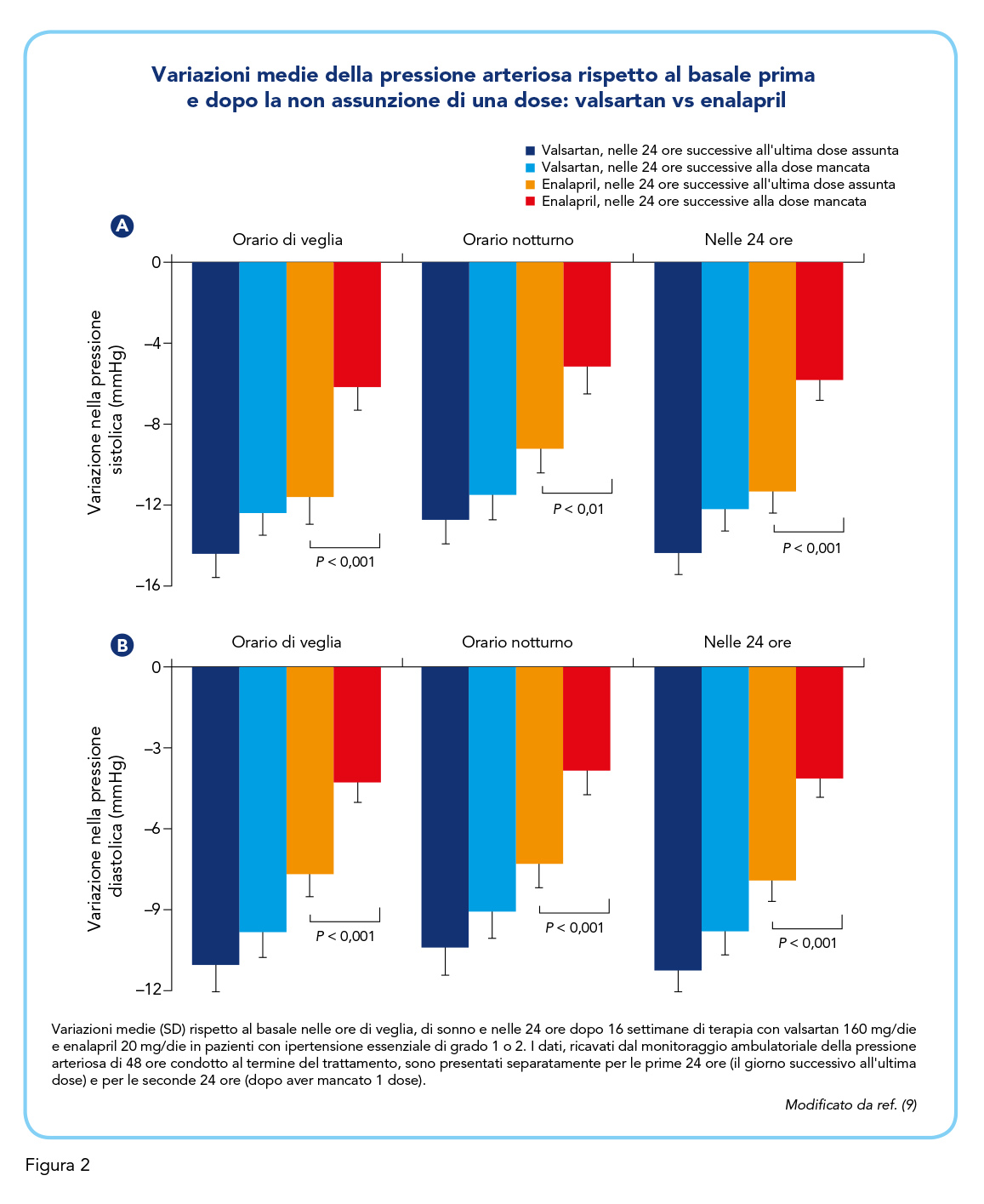
Uno studio comparativo con enalapril ha dimostrato che valsartan è in grado di mantenere un efficace controllo pressorio anche dopo le prime 24 ore dalla somministrazione e di essere più efficace dell’ACE-inibitore sia durante il trattamento attivo che dopo l’omissione di una dose (Figure 1 e 2) (9).
Sartani a confronto: Valsartan vs. Olmesartan nello studio Destro
Nel 2005, è stato pubblicato un interessante studio, a cura di M. Destro e colleghi, effettuato su valsartan e olmesartan in pazienti con ipertensione essenziale da lieve a moderata (10). L’obiettivo di questo studio era quello di confrontare l’efficacia antipertensiva di valsartan con quella di olmesartan dopo 2 e 8 settimane di trattamento, mediante monitoraggio della pressione arteriosa delle 24 ore in pazienti con ipertensione essenziale lieve-moderata (10).
Olmesartan è un antagonista selettivo non peptidico dei recettori AT1 (recettore dell’angiotensina II di tipo 1) con un efficace controllo pressorio nelle 24 ore, superiore a quello di altri farmaci antipertensivi, in particolar modo nei pazienti anziani ipertesi (11). Valsartan possiede un profilo farmacodinamico diverso da olmesartan, in quanto antagonista altamente selettivo del recettore AT1, caratteristica che lo rende il sartano a maggiore selettività per questo target terapeutico (12). Inoltre, a differenza di olmesartan, valsartan non richiede una biotrasformazione per essere attivo farmacologicamente.
Popolazione e disegno di studio
Lo studio di Destro e colleghi aveva un disegno prospettico, randomizzato, open-label, a bracci paralleli e con endpoint in cieco. Sono stati considerati idonei all’inclusione nello studio 114 pazienti ambulatoriali (64 uomini e 50 donne), di età compresa tra 35 e 75 anni e con ipertensione lieve-moderata (definita come diastolica > 95 mmHg e < 110 mmHg alla fine di un periodo di wash-out iniziale di 2 settimane). Sono stati invece esclusi i pazienti affetti da ipertensione secondaria, insufficienza cardiaca, aritmie gravi, infarto miocardico o ictus nei precedenti 6 mesi, insufficienza renale o epatica e malattie croniche terminali o gravi.
Dopo un iniziale periodo di due settimane di sospensione della terapia precedente (wash-out) i pazienti sono stati randomizzati per ricevere valsartan 160 mg o olmesartan 20 mg una volta al giorno. I timepoints di valutazione della pressione arteriosa comprendevano il termine del periodo di wash-out iniziale, considerato come il valore basale di confronto, e due valutazioni effettuate a 2 e 8 settimane di trattamento. Per ciascuna visita, sono state misurate la pressione arteriosa (PA), la frequenza cardiaca (FC) e la tollerabilità alla terapia.
Misurazione della pressione arteriosa
Per la misurazione della PA è stato impiegato uno sfigmomanometro a mercurio standard effettuando tre misurazioni sullo stesso braccio a intervalli di 2 minuti dopo un periodo di riposo di 10 minuti in posizione seduta. Diversamente, per il monitoraggio ambulatoriale della PA sulle 24 ore, è stato utilizzato un registratore portatile, non invasivo e automatico. I dati analizzati includono i valori pressori medi di 24 ore, diurni e notturni (PA sistolica, diastolica e FC) e la percentuale di letture al di sopra dei valori soglia (sistolica > 140 mmHg; diastolica > 90 mmHg). Infine, i dati di monitoraggio ambulatoriale della pressione sanguigna delle 24 ore sono stati utilizzati per calcolare l’“indice di regolarità” (in inglese “smoothness index”). Tale indice viene calcolato dividendo la media delle variazioni della PA nelle 24 ore di trattamento per la deviazione standard corrispondente. Lo smoothness index riflette la stabilità dell’effetto antipertensivo nelle 24 ore e correla con la capacità degli agenti antipertensivi di invertire o ritardare la progressione dei danni agli organi bersaglio (3,13).
Risultati
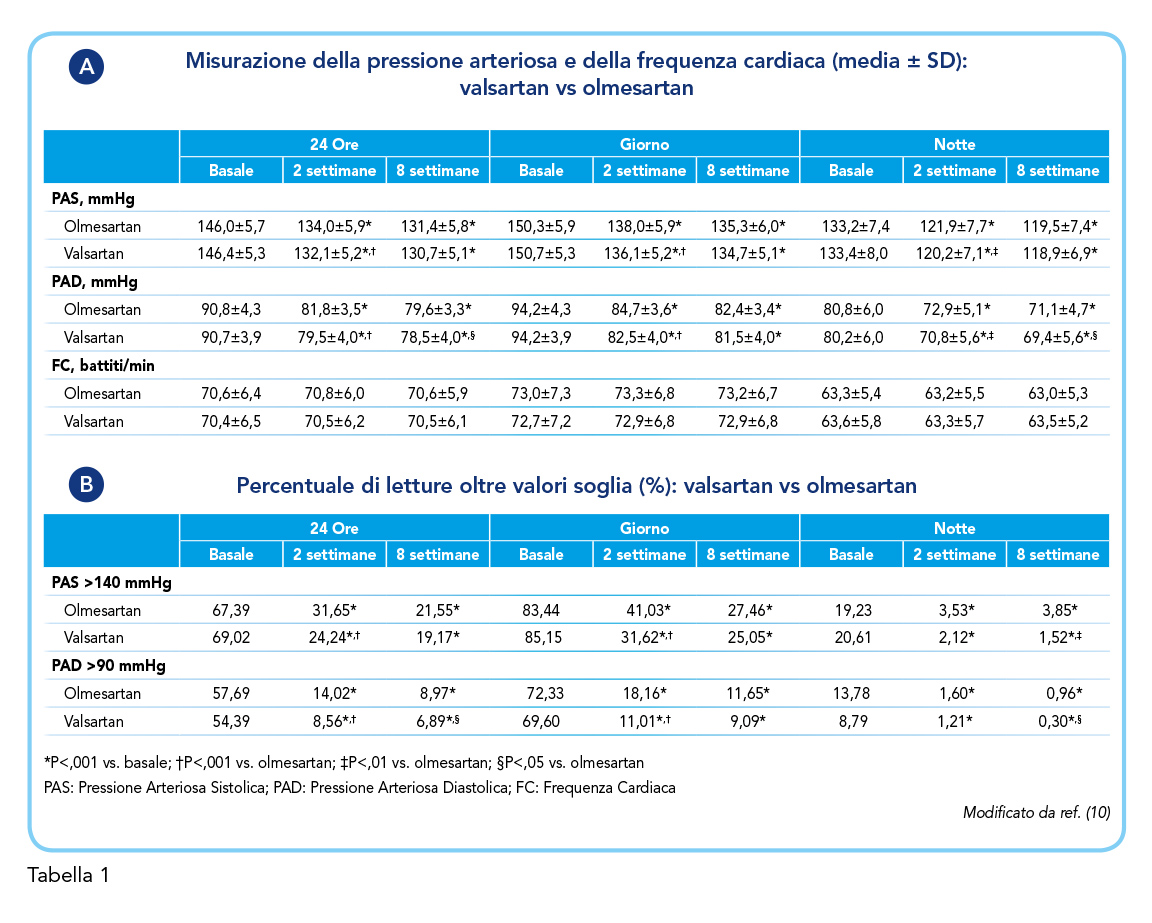
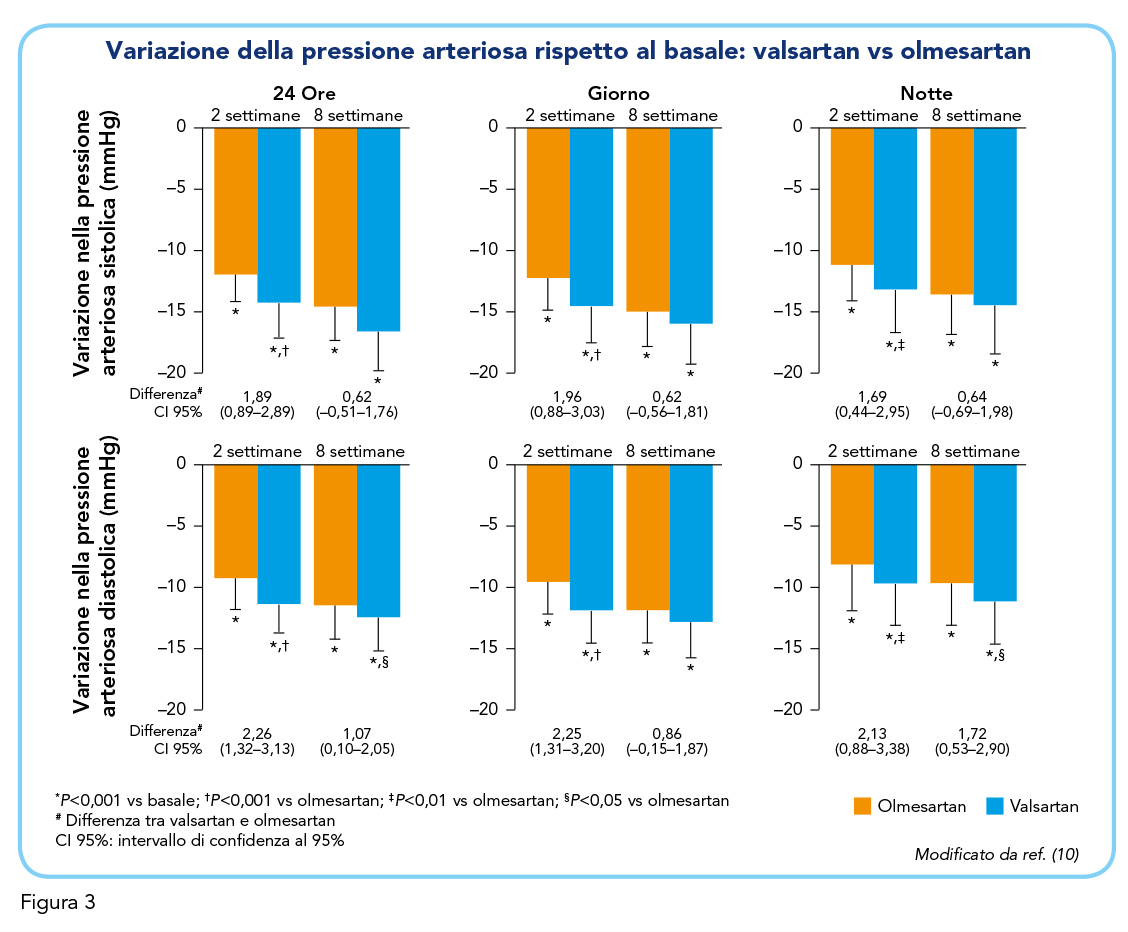
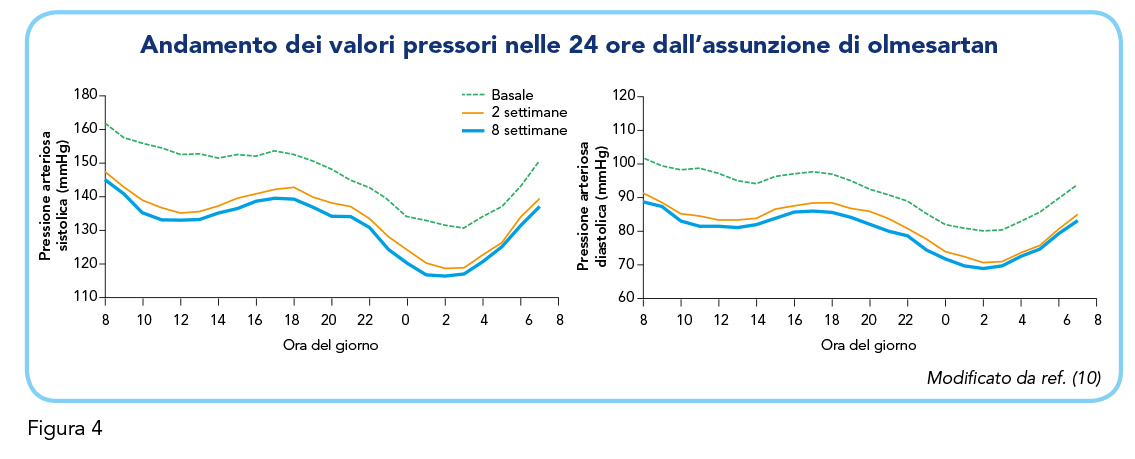
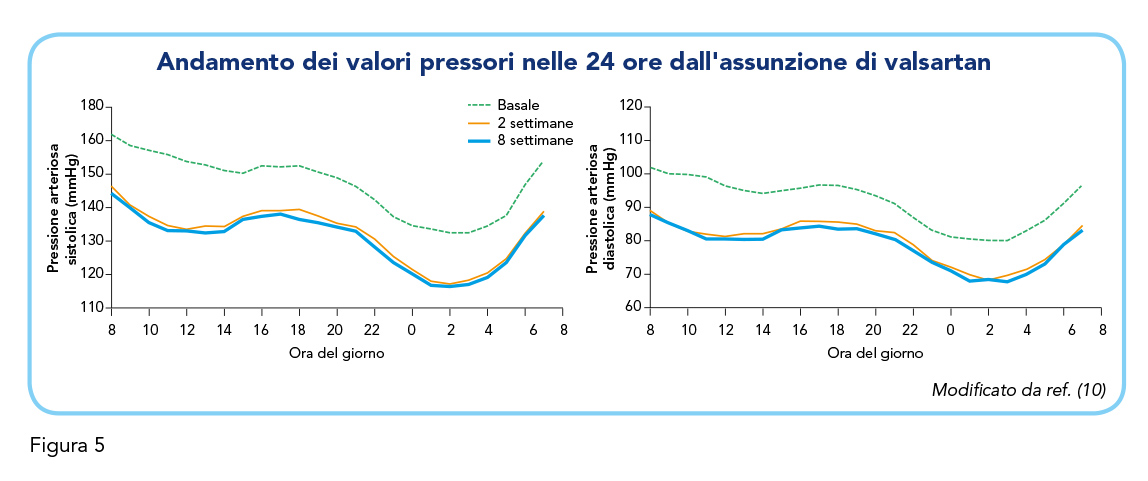
Del totale dei partecipanti, 107 hanno completato lo studio, suddivisi tra 55 nel gruppo trattato con valsartan e 52 in quello trattato con olmesartan. Sia valsartan che olmesartan hanno ridotto significativamente la PA in questi pazienti senza influire sulla frequenza cardiaca nel corso delle 8 settimane di trattamento (Tabella 1A). Entrambi i farmaci hanno inoltre dimostrato una significativa riduzione della percentuale di letture di PA superiori ai valori soglia (sistolica > 140 mmHg e diastolica > 90 mmHg) in ciascuno dei periodi temporali valutati (Tabella 1B). Tuttavia, valsartan ha dimostrato un effetto più rapido e pronunciato a due settimane rispetto a olmesartan, fornendo un migliore controllo della PA durante le 24 ore. La Figura 3 mostra infatti come, nelle prime 2 settimane di trattamento, valsartan abbia comportato una maggiore riduzione della PA sistolica e diastolica in ciascuno dei periodi temporali valutati, rispetto a olmesartan. La differenza tra i due trattamenti, sebbene meno evidente dopo 8 settimane, era ancora presente nei valori di PA diastolica nell’intervallo delle 24 ore e durante la notte (Figura 3).
Il calcolo dell’andamento medio della pressione sistolica e diastolica ogni ora dopo 2 e 8 settimane di trattamento ha mostrato che, sia olmesartan che valsartan, mantenevano il loro effetto antipertensivo per tutte le 24 ore, comprese le ore più distanti dall’assunzione del farmaco precedente (Figure 4 e 5). Infine, l’indice medio “di regolarità”, ossia lo “smoothness index”, per la PA sistolica e diastolica, era significativamente maggiore per valsartan rispetto a olmesartan a 2 settimane, ad indicare un migliore mantenimento dell’effetto antipertensivo e una maggiore omogeneità dell’effetto rispetto a olmesartan (differenza tra valsartan e olmesartan a 2 settimane [sistolica] = 0,26±0,54; differenza tra valsartan e olmesartan a 2 settimane [diastolica] = 0,30±0,59; p < 0,01), mentre a 8 settimane l’effetto è risultato più comparabile (differenza tra valsartan e olmesartan a 8 settimane [sistolica] = 0,02±0,73; differenza tra valsartan e olmesartan a 8 settimane [diastolica] = 0±0,75).
Conclusioni degli autori
Il diverso profilo antipertensivo tra valsartan e olmesartan osservato in questo studio viene attribuito alla differente affinità al recettore AT1 e alle diverse proprietà farmacocinetiche dei due farmaci. Valsartan possiede, infatti, un’alta affinità per i recettori AT1 e non richiede biotrasformazione, il che potrebbe contribuire alla sua azione più diretta (12). Valsartan si dimostra dunque un trattamento efficace per l’ipertensione lieve-moderata, con un profilo stabile e con un effetto antipertensivo più rapido rispetto ad olmesartan. I suoi benefici permettono di diminuire il carico presente sul cuore, causato da una PA anormalmente alta, prevenendo più efficacemente la morbilità e la mortalità cardiovascolare.
Attualità dell’efficacia del trattamento con valsartan Lo studio di Destro e colleghi ha coinvolto una popolazione di pazienti ambulatoriali, uomini e donne di età compresa tra i 35 e i 75 anni, che presentavano ipertensione lieve-moderata senza importanti comorbidità cardiovascolari e metaboliche. Questa popolazione è rappresentativa di una considerevole porzione di pazienti ipertesi in Italia al giorno d’oggi, ossia coloro che sono caratterizzati da una condizione patologica non particolarmente grave, ma che richiede un intervento farmacologico e comportamentale al fine di prevenire l’insorgenza di problematiche cardiovascolari.
Secondo i dati epidemiologici del progetto italiano “Cuore”, il 19% degli uomini e il 14% delle donne all’interno della popolazione generale si trovano in una condizione di rischio, espressa da una pressione sistolica tra 140 e 160 mmHg e una pressione diastolica tra 90 e 95 mmHg (14). Inoltre, il 38,2% negli uomini e il 29,1% nelle donne con ipertensione, di età compresa tra i 35 e i 74 anni, non è consapevole di questa sua condizione, secondo dati del 2018-2019 (15). È infatti importante considerare che l’ipertensione lieve-moderata non causa sintomi evidenti e può spesso passare inosservata. Vi è poi un’ampia porzione di pazienti che è invece consapevole della propria ipertensione ma non riceve terapia farmacologica (14,5% degli uomini e 16,7% delle donne) o riceve una terapia farmacologica non adeguata (21,4% degli uomini e 15,0% delle donne) (15). Sulla base di questi dati epidemiologici, è possibile affermare che lo studio svolto da Destro e colleghi abbia coinvolto una popolazione di pazienti, ossia con ipertensione scarsamente controllata ma non grave, che è ancora rilevante ai giorni nostri, a quasi 20 anni di distanza. La necessità primaria di questa categoria di pazienti è quella di un trattamento efficace e costante nel tempo per ridurre la pressione arteriosa elevata. Nel corso degli anni, si è andata consolidando l’evidenza di Valsartan come valido e versatile strumento antipertensivo per un’ampia varietà di pazienti – anziani, donne, giovani, pazienti obesi, diabetici (16) – che ben rappresenta la complessità della popolazione a rischio basso-moderato anche al giorno d’oggi. Pertanto, un’ampia percentuale di pazienti potrebbe trarre vantaggio da un trattamento antipertensivo basato su valsartan, considerando l’effetto rapido e l’efficacia uniforme sul controllo pressorio sulle 24 ore, diurni e notturni, dimostrati nello studio di Destro e colleghi. Il rapporto annuale Osmed redatto da AIFA afferma che, nel 2021, circa un quarto della popolazione italiana ha utilizzato farmaci antipertensivi, tra questi si evidenzia una prevalenza d’uso del 29,8% di beta-bloccanti, del 18,6% di ACE-inibitori, del 17,8% di calcio antagonisti, del 12,8% di sartani e dell’11,8% di diuretici (1). Alcune di queste terapie potrebbero non essere adeguatamente personalizzate alle esigenze specifiche del paziente, perciò con esiti insufficienti nel contenimento dei valori pressori al di sotto del limite raccomandato.
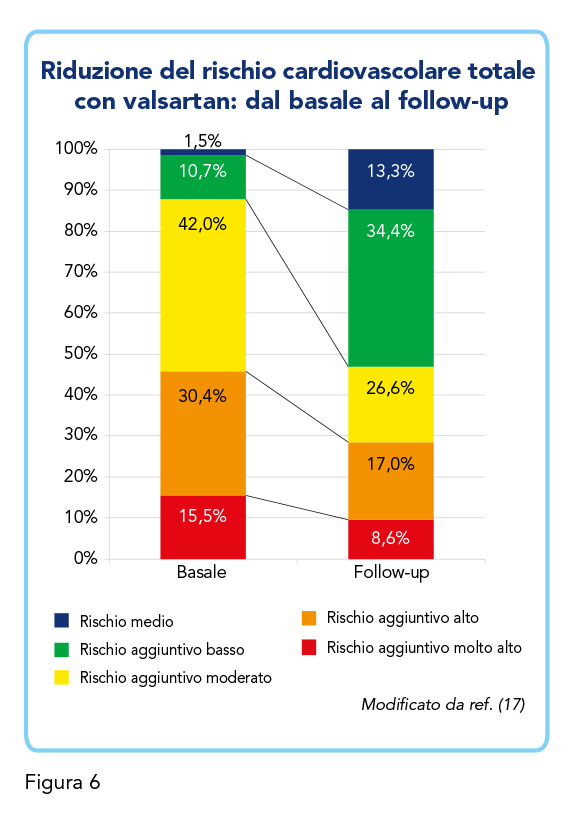
Una meta-analisi del 2011 ha valutato i benefici di valsartan utilizzando dati real-world provenienti da sette studi, per un totale di 19.533 pazienti esaminati (17). Lo studio comprendeva pazienti il cui trattamento antipertensivo di prima linea non aveva avuto successo. L’impiego di valsartan in seconda o ultima linea, per un periodo di tempo di 90 giorni, ha comportato notevoli e consistenti benefici farmacoterapeutici, riducendo la pressione sanguigna e il rischio cardiovascolare complessivo (17). Come mostrato nella Figura 6, mentre al basale il 45,9% dei pazienti era classificato come a rischio aggiuntivo alto o molto alto, questa percentuale scendeva al 25,6% a 90 giorni di distanza (17).
Inoltre, è importante notare che la variabilità della pressione sanguigna è un forte predittore di ictus e mortalità, sia nel breve che nel lungo termine (18–22). Pertanto, è fondamentale considerare la uniformità e costanza di un trattamento antipertensivo nella gestione terapeutica dei pazienti affetti da ipertensione.
Conclusioni
La monoterapia antipertensiva rimane un’opzione terapeutica valida per un’ampia gamma di pazienti che manifestano ipertensione lieve-moderata. Tra le diverse opzioni disponibili, i sartani si distinguono per il loro eccellente profilo di maneggevolezza e, tra questi, valsartan ha dimostrato, nel corso degli anni, di essere un farmaco efficace nel controllo della pressione arteriosa. Lo studio di Destro e colleghi ha dimostrato l’ottimo grado di stabilità nell’azione antipertensiva nel corso delle 24 ore dall’assunzione del farmaco. Questa proprietà ha acquisito negli anni crescente valore, in quanto le variazioni della pressione sistolica sono andate sempre più correlandosi con un aumentato rischio cardiovascolare. Inoltre, valsartan ha dimostrato un’azione antipertensiva più stabile ed efficace rispetto ad enalapril sia nelle 24 ore successive all’ultima dose assunta, sia anche in caso di mancata assunzione di una dose. Pertanto, valsartan rappresenta un’importante opzione terapeutica per il trattamento dell’ipertensione lieve-moderata, offrendo un controllo adeguato della pressione sanguigna e contribuendo alla prevenzione di eventi cardiovascolari.
Bibliografia
- Osservatorio Nazionale sull’Impiego dei Medicinali AI del F. L’uso dei Farmaci in Italia Rapporto Nazionale Anno 2021.
- Mancia(Chairperson) G, Kreutz(Co-Chair) R, Brunström M, Burnier M, Grassi G, Januszewicz A, et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension Endorsed by the European Renal Association (ERA) and the International Society of Hypertension (ISH). J Hypertens. :10.1097/HJH.0000000000003480.
- Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 1 settembre 2018;39(33):3021–104.
- Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. The Lancet. 14 dicembre 2002;360(9349):1903–13.
- Williams B. High blood pressure in young people and premature death. BMJ. 22 febbraio 2011;342:d1104.
- Sundström J, Neovius M, Tynelius P, Rasmussen F. Association of blood pressure in late adolescence with subsequent mortality: cohort study of Swedish male conscripts. BMJ. 22 febbraio 2011;342:d643.
- Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 1. Overview, meta-analyses, and meta-regression analyses of randomized trials. J Hypertens. dicembre 2014;32(12):2285.
- Sleight P. The HOPE Study (Heart Outcomes Prevention Evaluation). J Renin-Angiotensin-Aldosterone Syst JRAAS. marzo 2000;1(1):18–20.
- Hermida RC, Ayala DE, Khder Y, Calvo C. Ambulatory blood pressure-lowering effects of valsartan and enalapril after a missed dose in previously untreated patients with hypertension: a prospective, randomized, open-label, blinded end-point trial. Clin Ther. gennaio 2008;30(1):108–20.
- Destro M, Scabrosetti R, Vanasia A, Mugellini A. Comparative efficacy of valsartan and olmesartan in mild-to-moderate hypertension: results of 24-hour ambulatory blood pressure monitoring. Adv Ther. 2005;22(1):32–43.
- Omboni S, Malacco E, Mallion JM, Volpe M, Zanchetti A, Study Group. Twenty-four hour and early morning blood pressure control of olmesartan vs. ramipril in elderly hypertensive patients: pooled individual data analysis of two randomized, double-blind, parallel-group studies. J Hypertens. luglio 2012;30(7):1468–77.
- Siragy HM. Angiotensin receptor blockers: how important is selectivity? Am J Hypertens. novembre 2002;15(11):1006–14.
- Parati G, Omboni S, Rizzoni D, Agabiti-Rosei E, Mancia G. The smoothness index: a new, reproducible and clinically relevant measure of the homogeneity of the blood pressure reduction with treatment for hypertension. J Hypertens. novembre 1998;16(11):1685–91.
- Ipertensione: i numeri in Italia [Internet]. SIIA. [citato 30 giugno 2023]. Disponibile su: https://siia.it/per-il-pubblico/ipertensione/ipertensione-i-numeri-in-italia/
- Dati su rischio cardiovascolare sulla popolazione italiana [Internet]. [citato 30 giugno 2023]. Disponibile su: https://www.cuore.iss.it/indagini/CuoreData
- Black HR, Bailey J, Zappe D, Samuel R. Valsartan: more than a decade of experience. Drugs. 2009;69(17):2393–414.
- Abraham I, MacDonald K, Hermans C, Aerts A, Lee C, Brié H, et al. Real-world effectiveness of valsartan on hypertension and total cardiovascular risk: review and implications of a translational research program. Vasc Health Risk Manag. 2011;7:209–35.
- Chowdhury EK, Owen A, Krum H, Wing LMH, Nelson MR, Reid CM, et al. Systolic blood pressure variability is an important predictor of cardiovascular outcomes in elderly hypertensive patients. J Hypertens. marzo 2014;32(3):525–33.
- Vidal-Petiot E, Stebbins A, Chiswell K, Ardissino D, Aylward PE, Cannon CP, et al. Visit-to-visit variability of blood pressure and cardiovascular outcomes in patients with stable coronary heart disease. Insights from the STABILITY trial. Eur Heart J. 1 ottobre 2017;38(37):2813–22.
- Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. Visit-to-Visit Variability of Blood Pressure and Coronary Heart Disease, Stroke, Heart Failure, and Mortality: A Cohort Study. Ann Intern Med. 1 settembre 2015;163(5):329–38.
- Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, et al. Blood pressure variability and cardiovascular disease: systematic review and meta-analysis. BMJ. 9 agosto 2016;354:i4098.
- Rothwell PM, Howard SC, Dolan E, O’Brien E, Dobson JE, Dahlöf B, et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension. Lancet Lond Engl. 13 marzo 2010;375(9718):895–905.
Introduzione
L’ipertensione è il disturbo cardiovascolare più diffuso al mondo e, secondo l’Organizzazione Mondiale della Sanità, colpisce 1,28 miliardi di adulti di età compresa tra i 30 e i 79 anni in tutto il mondo. In Italia, si stima che il 55-59% della popolazione maggiorenne sia affetta da ipertensione (1).
L’aumento della pressione arteriosa ha origine da una complessa interazione tra fattori ereditari, ambientali (dieta, fumo, consumo di alcol, attività fisica, qualità del sonno e stress) e il processo di invecchiamento. Le più recenti linee guida della European Society of Hypertension (ESH), pubblicate a Giugno 2023, hanno confermato i range di definizione dei gradi di ipertensione precedentemente pubblicati nel 2018 (2,3). Tuttavia, le linee guida stesse sottolineano come questa stratificazione in gradi abbia principalmente lo scopo pragmatico di semplificazione della diagnosi e della scelta del trattamento. Esiste infatti una stretta correlazione lineare tra pressione arteriosa ed eventi cardiovascolari o renali a partire da valori di pressione sistolica/diastolica superiori a 115/75 mmHg: un’indagine condotta nel 2002 afferma che ogni incremento di 20 mmHg nella pressione sistolica o di 10 mmHg nella pressione diastolica comporta un raddoppio del rischio di malattie coronariche o ictus fatali (4).
Le cinque principali classi di farmaci raccomandate dalle linee guida ESH 2023 per il trattamento di prima linea dell’ipertensione sono sartani, ACE-inibitori, calcio-antagonisti, diuretici tiazidici e beta-bloccanti (1). Queste classi farmacologiche sono state indicate sulla base di evidenze cliniche che dimostrano la loro efficacia nel ridurre la pressione sanguigna in monoterapia, la riduzione della morbilità e della mortalità negli studi controllati randomizzati, nonché un profilo di tollerabilità e sicurezza favorevole (2). È significativo sottolineare che, tra queste cinque classi di farmaci, gli inibitori del sistema renina-angiotensina-aldosterone (RAAS) sono considerati una componente fondamentale della strategia terapeutica per l’ipertensione. Tuttavia, nei pazienti con ipertensione di stadio 1, un lieve aumento della pressione sistolica (< 150 mmHg) e/o un basso rischio cardiovascolare, può essere valutata l’opzione della monoterapia iniziale (2).
L’avvio di un trattamento antipertensivo precoce nei pazienti con ipertensione lieve-moderata è essenziale al fine di prevenire il danno d’organo e ridurre il rischio cardiovascolare residuo associato a un trattamento tardivo (3,5). Studi epidemiologici a lungo termine hanno infatti evidenziato un’associazione significativa tra pressione sanguigna elevata (superiore a 130/80 mmHg) e un aumentato rischio di eventi cardiovascolari e mortalità nel lungo termine, nei giovani adulti (5,6). Queste evidenze sono state poi confermate anche nei pazienti anziani con ipertensione di stadio 1 e a basso-medio rischio cardiovascolare tramite un’importante meta-analisi del 2014, che ha analizzato cinque trial clinici condotti con disegno randomizzato e controllato e ha coinvolto un totale di 8.974 partecipanti (7). In questa meta-analisi, il trattamento antipertensivo ha ridotto significativamente tutti gli eventi cardiovascolari maggiori, tra cui ictus e malattia coronarica combinati (-34%) e la mortalità per tutte le cause (-19%) attraverso una riduzione di 7 mmHg della pressione sistolica (7). Infine, lo studio HOPE (Heart Outcomes Prevention Evaluation) ha dimostrato che la riduzione della pressione arteriosa, anche all’interno di un range considerato “normale”, è sicura e comporta vantaggi significativi per la salute cardiovascolare (8).
In ultimo, nella gestione dell’ipertensione, è di fondamentale importanza raccomandare significative modifiche dello stile di vita, come fare attività fisica, assumere meno sale e perdere peso. Queste modifiche dovrebbero essere accompagnate da una terapia farmacologica selezionata criticamente tra le opzioni disponibili al fine di identificare quella più adatta al singolo paziente. Al di là delle terapie combinate, largamente impiegate per ottenere un adeguato controllo pressorio, è importante riconoscere che la monoterapia rimane un’opzione valida per un’ampia gamma di pazienti, in particolar modo per coloro che presentano ipertensione lieve-moderata anche a seguito delle modifiche dello stile di vita. Tra le classi di farmaci antipertensivi attualmente raccomandate, i sartani si distinguono per l’ottimo profilo di maneggevolezza. Rispetto agli ACE inibitori, i sartani presentano un tasso di effetti collaterali più simile al placebo e sono associati a un minor tasso di interruzione del trattamento rispetto a tutte le altre terapie antipertensive (2). Questa classe di farmaci si propone, perciò, come un’opzione terapeutica efficace e sicura per il trattamento dell’ipertensione, consentendo una gestione adeguata della pressione sanguigna e riducendo il rischio di eventi cardiovascolari.
Uno studio comparativo con enalapril ha dimostrato che valsartan è in grado di mantenere un efficace controllo pressorio anche dopo le prime 24 ore dalla somministrazione e di essere più efficace dell’ACE-inibitore sia durante il trattamento attivo che dopo l’omissione di una dose (Figure 1 e 2) (9).
Sartani a confronto: Valsartan vs. Olmesartan nello studio Destro
Nel 2005, è stato pubblicato un interessante studio, a cura di M. Destro e colleghi, effettuato su valsartan e olmesartan in pazienti con ipertensione essenziale da lieve a moderata (10). L’obiettivo di questo studio era quello di confrontare l’efficacia antipertensiva di valsartan con quella di olmesartan dopo 2 e 8 settimane di trattamento, mediante monitoraggio della pressione arteriosa delle 24 ore in pazienti con ipertensione essenziale lieve-moderata (10).
Olmesartan è un antagonista selettivo non peptidico dei recettori AT1 (recettore dell’angiotensina II di tipo 1) con un efficace controllo pressorio nelle 24 ore, superiore a quello di altri farmaci antipertensivi, in particolar modo nei pazienti anziani ipertesi (11). Valsartan possiede un profilo farmacodinamico diverso da olmesartan, in quanto antagonista altamente selettivo del recettore AT1, caratteristica che lo rende il sartano a maggiore selettività per questo target terapeutico (12). Inoltre, a differenza di olmesartan, valsartan non richiede una biotrasformazione per essere attivo farmacologicamente.
Popolazione e disegno di studio
Lo studio di Destro e colleghi aveva un disegno prospettico, randomizzato, open-label, a bracci paralleli e con endpoint in cieco. Sono stati considerati idonei all’inclusione nello studio 114 pazienti ambulatoriali (64 uomini e 50 donne), di età compresa tra 35 e 75 anni e con ipertensione lieve-moderata (definita come diastolica > 95 mmHg e < 110 mmHg alla fine di un periodo di wash-out iniziale di 2 settimane). Sono stati invece esclusi i pazienti affetti da ipertensione secondaria, insufficienza cardiaca, aritmie gravi, infarto miocardico o ictus nei precedenti 6 mesi, insufficienza renale o epatica e malattie croniche terminali o gravi.
Dopo un iniziale periodo di due settimane di sospensione della terapia precedente (wash-out) i pazienti sono stati randomizzati per ricevere valsartan 160 mg o olmesartan 20 mg una volta al giorno. I timepoints di valutazione della pressione arteriosa comprendevano il termine del periodo di wash-out iniziale, considerato come il valore basale di confronto, e due valutazioni effettuate a 2 e 8 settimane di trattamento. Per ciascuna visita, sono state misurate la pressione arteriosa (PA), la frequenza cardiaca (FC) e la tollerabilità alla terapia.
Misurazione della pressione arteriosa
Per la misurazione della PA è stato impiegato uno sfigmomanometro a mercurio standard effettuando tre misurazioni sullo stesso braccio a intervalli di 2 minuti dopo un periodo di riposo di 10 minuti in posizione seduta. Diversamente, per il monitoraggio ambulatoriale della PA sulle 24 ore, è stato utilizzato un registratore portatile, non invasivo e automatico. I dati analizzati includono i valori pressori medi di 24 ore, diurni e notturni (PA sistolica, diastolica e FC) e la percentuale di letture al di sopra dei valori soglia (sistolica > 140 mmHg; diastolica > 90 mmHg). Infine, i dati di monitoraggio ambulatoriale della pressione sanguigna delle 24 ore sono stati utilizzati per calcolare l’“indice di regolarità” (in inglese “smoothness index”). Tale indice viene calcolato dividendo la media delle variazioni della PA nelle 24 ore di trattamento per la deviazione standard corrispondente. Lo smoothness index riflette la stabilità dell’effetto antipertensivo nelle 24 ore e correla con la capacità degli agenti antipertensivi di invertire o ritardare la progressione dei danni agli organi bersaglio (3,13).
Risultati
Del totale dei partecipanti, 107 hanno completato lo studio, suddivisi tra 55 nel gruppo trattato con valsartan e 52 in quello trattato con olmesartan. Sia valsartan che olmesartan hanno ridotto significativamente la PA in questi pazienti senza influire sulla frequenza cardiaca nel corso delle 8 settimane di trattamento (Tabella 1A). Entrambi i farmaci hanno inoltre dimostrato una significativa riduzione della percentuale di letture di PA superiori ai valori soglia (sistolica > 140 mmHg e diastolica > 90 mmHg) in ciascuno dei periodi temporali valutati (Tabella 1B). Tuttavia, valsartan ha dimostrato un effetto più rapido e pronunciato a due settimane rispetto a olmesartan, fornendo un migliore controllo della PA durante le 24 ore. La Figura 3 mostra infatti come, nelle prime 2 settimane di trattamento, valsartan abbia comportato una maggiore riduzione della PA sistolica e diastolica in ciascuno dei periodi temporali valutati, rispetto a olmesartan. La differenza tra i due trattamenti, sebbene meno evidente dopo 8 settimane, era ancora presente nei valori di PA diastolica nell’intervallo delle 24 ore e durante la notte (Figura 3).
Il calcolo dell’andamento medio della pressione sistolica e diastolica ogni ora dopo 2 e 8 settimane di trattamento ha mostrato che, sia olmesartan che valsartan, mantenevano il loro effetto antipertensivo per tutte le 24 ore, comprese le ore più distanti dall’assunzione del farmaco precedente (Figure 4 e 5). Infine, l’indice medio “di regolarità”, ossia lo “smoothness index”, per la PA sistolica e diastolica, era significativamente maggiore per valsartan rispetto a olmesartan a 2 settimane, ad indicare un migliore mantenimento dell’effetto antipertensivo e una maggiore omogeneità dell’effetto rispetto a olmesartan (differenza tra valsartan e olmesartan a 2 settimane [sistolica] = 0,26±0,54; differenza tra valsartan e olmesartan a 2 settimane [diastolica] = 0,30±0,59; p < 0,01), mentre a 8 settimane l’effetto è risultato più comparabile (differenza tra valsartan e olmesartan a 8 settimane [sistolica] = 0,02±0,73; differenza tra valsartan e olmesartan a 8 settimane [diastolica] = 0±0,75).
Conclusioni degli autori
Il diverso profilo antipertensivo tra valsartan e olmesartan osservato in questo studio viene attribuito alla differente affinità al recettore AT1 e alle diverse proprietà farmacocinetiche dei due farmaci. Valsartan possiede, infatti, un’alta affinità per i recettori AT1 e non richiede biotrasformazione, il che potrebbe contribuire alla sua azione più diretta (12). Valsartan si dimostra dunque un trattamento efficace per l’ipertensione lieve-moderata, con un profilo stabile e con un effetto antipertensivo più rapido rispetto ad olmesartan. I suoi benefici permettono di diminuire il carico presente sul cuore, causato da una PA anormalmente alta, prevenendo più efficacemente la morbilità e la mortalità cardiovascolare.
Attualità dell’efficacia del trattamento con valsartan Lo studio di Destro e colleghi ha coinvolto una popolazione di pazienti ambulatoriali, uomini e donne di età compresa tra i 35 e i 75 anni, che presentavano ipertensione lieve-moderata senza importanti comorbidità cardiovascolari e metaboliche. Questa popolazione è rappresentativa di una considerevole porzione di pazienti ipertesi in Italia al giorno d’oggi, ossia coloro che sono caratterizzati da una condizione patologica non particolarmente grave, ma che richiede un intervento farmacologico e comportamentale al fine di prevenire l’insorgenza di problematiche cardiovascolari.
Secondo i dati epidemiologici del progetto italiano “Cuore”, il 19% degli uomini e il 14% delle donne all’interno della popolazione generale si trovano in una condizione di rischio, espressa da una pressione sistolica tra 140 e 160 mmHg e una pressione diastolica tra 90 e 95 mmHg (14). Inoltre, il 38,2% negli uomini e il 29,1% nelle donne con ipertensione, di età compresa tra i 35 e i 74 anni, non è consapevole di questa sua condizione, secondo dati del 2018-2019 (15). È infatti importante considerare che l’ipertensione lieve-moderata non causa sintomi evidenti e può spesso passare inosservata. Vi è poi un’ampia porzione di pazienti che è invece consapevole della propria ipertensione ma non riceve terapia farmacologica (14,5% degli uomini e 16,7% delle donne) o riceve una terapia farmacologica non adeguata (21,4% degli uomini e 15,0% delle donne) (15). Sulla base di questi dati epidemiologici, è possibile affermare che lo studio svolto da Destro e colleghi abbia coinvolto una popolazione di pazienti, ossia con ipertensione scarsamente controllata ma non grave, che è ancora rilevante ai giorni nostri, a quasi 20 anni di distanza. La necessità primaria di questa categoria di pazienti è quella di un trattamento efficace e costante nel tempo per ridurre la pressione arteriosa elevata. Nel corso degli anni, si è andata consolidando l’evidenza di Valsartan come valido e versatile strumento antipertensivo per un’ampia varietà di pazienti – anziani, donne, giovani, pazienti obesi, diabetici (16) – che ben rappresenta la complessità della popolazione a rischio basso-moderato anche al giorno d’oggi. Pertanto, un’ampia percentuale di pazienti potrebbe trarre vantaggio da un trattamento antipertensivo basato su valsartan, considerando l’effetto rapido e l’efficacia uniforme sul controllo pressorio sulle 24 ore, diurni e notturni, dimostrati nello studio di Destro e colleghi. Il rapporto annuale Osmed redatto da AIFA afferma che, nel 2021, circa un quarto della popolazione italiana ha utilizzato farmaci antipertensivi, tra questi si evidenzia una prevalenza d’uso del 29,8% di beta-bloccanti, del 18,6% di ACE-inibitori, del 17,8% di calcio antagonisti, del 12,8% di sartani e dell’11,8% di diuretici (1). Alcune di queste terapie potrebbero non essere adeguatamente personalizzate alle esigenze specifiche del paziente, perciò con esiti insufficienti nel contenimento dei valori pressori al di sotto del limite raccomandato.
Una meta-analisi del 2011 ha valutato i benefici di valsartan utilizzando dati real-world provenienti da sette studi, per un totale di 19.533 pazienti esaminati (17). Lo studio comprendeva pazienti il cui trattamento antipertensivo di prima linea non aveva avuto successo. L’impiego di valsartan in seconda o ultima linea, per un periodo di tempo di 90 giorni, ha comportato notevoli e consistenti benefici farmacoterapeutici, riducendo la pressione sanguigna e il rischio cardiovascolare complessivo (17). Come mostrato nella Figura 6, mentre al basale il 45,9% dei pazienti era classificato come a rischio aggiuntivo alto o molto alto, questa percentuale scendeva al 25,6% a 90 giorni di distanza (17).
Inoltre, è importante notare che la variabilità della pressione sanguigna è un forte predittore di ictus e mortalità, sia nel breve che nel lungo termine (18–22). Pertanto, è fondamentale considerare la uniformità e costanza di un trattamento antipertensivo nella gestione terapeutica dei pazienti affetti da ipertensione.
Conclusioni
La monoterapia antipertensiva rimane un’opzione terapeutica valida per un’ampia gamma di pazienti che manifestano ipertensione lieve-moderata. Tra le diverse opzioni disponibili, i sartani si distinguono per il loro eccellente profilo di maneggevolezza e, tra questi, valsartan ha dimostrato, nel corso degli anni, di essere un farmaco efficace nel controllo della pressione arteriosa. Lo studio di Destro e colleghi ha dimostrato l’ottimo grado di stabilità nell’azione antipertensiva nel corso delle 24 ore dall’assunzione del farmaco. Questa proprietà ha acquisito negli anni crescente valore, in quanto le variazioni della pressione sistolica sono andate sempre più correlandosi con un aumentato rischio cardiovascolare. Inoltre, valsartan ha dimostrato un’azione antipertensiva più stabile ed efficace rispetto ad enalapril sia nelle 24 ore successive all’ultima dose assunta, sia anche in caso di mancata assunzione di una dose. Pertanto, valsartan rappresenta un’importante opzione terapeutica per il trattamento dell’ipertensione lieve-moderata, offrendo un controllo adeguato della pressione sanguigna e contribuendo alla prevenzione di eventi cardiovascolari.
Bibliografia
- Osservatorio Nazionale sull’Impiego dei Medicinali AI del F. L’uso dei Farmaci in Italia Rapporto Nazionale Anno 2021.
- Mancia(Chairperson) G, Kreutz(Co-Chair) R, Brunström M, Burnier M, Grassi G, Januszewicz A, et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension Endorsed by the European Renal Association (ERA) and the International Society of Hypertension (ISH). J Hypertens. :10.1097/HJH.0000000000003480.
- Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 1 settembre 2018;39(33):3021–104.
- Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. The Lancet. 14 dicembre 2002;360(9349):1903–13.
- Williams B. High blood pressure in young people and premature death. BMJ. 22 febbraio 2011;342:d1104.
- Sundström J, Neovius M, Tynelius P, Rasmussen F. Association of blood pressure in late adolescence with subsequent mortality: cohort study of Swedish male conscripts. BMJ. 22 febbraio 2011;342:d643.
- Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension. 1. Overview, meta-analyses, and meta-regression analyses of randomized trials. J Hypertens. dicembre 2014;32(12):2285.
- Sleight P. The HOPE Study (Heart Outcomes Prevention Evaluation). J Renin-Angiotensin-Aldosterone Syst JRAAS. marzo 2000;1(1):18–20.
- Hermida RC, Ayala DE, Khder Y, Calvo C. Ambulatory blood pressure-lowering effects of valsartan and enalapril after a missed dose in previously untreated patients with hypertension: a prospective, randomized, open-label, blinded end-point trial. Clin Ther. gennaio 2008;30(1):108–20.
- Destro M, Scabrosetti R, Vanasia A, Mugellini A. Comparative efficacy of valsartan and olmesartan in mild-to-moderate hypertension: results of 24-hour ambulatory blood pressure monitoring. Adv Ther. 2005;22(1):32–43.
- Omboni S, Malacco E, Mallion JM, Volpe M, Zanchetti A, Study Group. Twenty-four hour and early morning blood pressure control of olmesartan vs. ramipril in elderly hypertensive patients: pooled individual data analysis of two randomized, double-blind, parallel-group studies. J Hypertens. luglio 2012;30(7):1468–77.
- Siragy HM. Angiotensin receptor blockers: how important is selectivity? Am J Hypertens. novembre 2002;15(11):1006–14.
- Parati G, Omboni S, Rizzoni D, Agabiti-Rosei E, Mancia G. The smoothness index: a new, reproducible and clinically relevant measure of the homogeneity of the blood pressure reduction with treatment for hypertension. J Hypertens. novembre 1998;16(11):1685–91.
- Ipertensione: i numeri in Italia [Internet]. SIIA. [citato 30 giugno 2023]. Disponibile su: https://siia.it/per-il-pubblico/ipertensione/ipertensione-i-numeri-in-italia/
- Dati su rischio cardiovascolare sulla popolazione italiana [Internet]. [citato 30 giugno 2023]. Disponibile su: https://www.cuore.iss.it/indagini/CuoreData
- Black HR, Bailey J, Zappe D, Samuel R. Valsartan: more than a decade of experience. Drugs. 2009;69(17):2393–414.
- Abraham I, MacDonald K, Hermans C, Aerts A, Lee C, Brié H, et al. Real-world effectiveness of valsartan on hypertension and total cardiovascular risk: review and implications of a translational research program. Vasc Health Risk Manag. 2011;7:209–35.
- Chowdhury EK, Owen A, Krum H, Wing LMH, Nelson MR, Reid CM, et al. Systolic blood pressure variability is an important predictor of cardiovascular outcomes in elderly hypertensive patients. J Hypertens. marzo 2014;32(3):525–33.
- Vidal-Petiot E, Stebbins A, Chiswell K, Ardissino D, Aylward PE, Cannon CP, et al. Visit-to-visit variability of blood pressure and cardiovascular outcomes in patients with stable coronary heart disease. Insights from the STABILITY trial. Eur Heart J. 1 ottobre 2017;38(37):2813–22.
- Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. Visit-to-Visit Variability of Blood Pressure and Coronary Heart Disease, Stroke, Heart Failure, and Mortality: A Cohort Study. Ann Intern Med. 1 settembre 2015;163(5):329–38.
- Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, et al. Blood pressure variability and cardiovascular disease: systematic review and meta-analysis. BMJ. 9 agosto 2016;354:i4098.
- Rothwell PM, Howard SC, Dolan E, O’Brien E, Dobson JE, Dahlöf B, et al. Prognostic significance of visit-to-visit variability, maximum systolic blood pressure, and episodic hypertension. Lancet Lond Engl. 13 marzo 2010;375(9718):895–905.
Related papers
La pubblicazione recente di alcuni lavori scientifici basati sulle risultanze di alcuni osservatori epidemiologi mondiali, ha riportato alla ribalta il ruolo chiave delle malattie cardiovascolari come prima causa di morte e disabilità, non solo nel presente, ma anche nel futuro proiettato oggi al 2050 con un incremento più o meno equamente distribuito tra le malattie [more info]
1) Lipoproteine ed aterosclerosi Le lipoproteine sono particelle composte da un nucleo ricco in esteri del colesterolo e trigliceridi (TG) circondati da colesterolo libero, fosfolipidi e apolipoproteine. Le lipoproteine plasmatiche vengono suddivise in varie classi (VLDL, IDL, LDL, HDL e chilomicroni) in base alle dimensioni, alla composizione lipidica e alle apolipoproteine presenti (Tabella 1). I [more info]
Introduzione Le malattie cardiovascolari rappresentano la principale causa di morbilità e mortalità a livello globale, nonostante i progressi nella prevenzione e nel trattamento farmacologico. In questo contesto, l’adozione di strategie terapeutiche efficaci per la gestione dei fattori di rischio cardiovascolare è fondamentale. La combinazione farmacologica di farmaci con meccanismi d’azione complementari è diventata una pratica [more info]